To nie jest "zwykła grypa”. Prof. Szuster-Ciesielska ostrzega przed falą ciężkich powikłań
Choć zima w kalendarzu dopiero się rozgościła, to epidemiolodzy i lekarze chorób zakaźnych biją na alarm. Tegoroczny sezon grypowy nie będzie przypominał tych, do których przyzwyczailiśmy się w ostatnich latach. Bagatelizowanie wirusa grypy, to błąd, który w tym sezonie – względem poprzednich lat, może kosztować nie tylko zdrowie, ale i życie, o w wiele większą grupę pacjentów.
- Grypa tej zimy jest szybsza i bardziej agresywna
- Wirus H3N2 ma szczególną tendencję do nadkażeń bakteryjnych
- Zapalenie mięśnia sercowego (ZMS) to realne zagrożenie
Podstępny wariant „K”. Co o nim wiemy?
Głównym aktorem tegorocznego dramatu epidemiologicznego jest wirus grypy typu A, a konkretnie jego podtyp H3N2. To szczep, który historycznie wiąże się z cięższym przebiegiem choroby i wyższą liczbą hospitalizacji, szczególnie wśród seniorów i małych dzieci. Jednak to nie sama obecność H3N2 budzi największy niepokój, ale jego ewolucja. Wirusolodzy zidentyfikowali nową mutację, określaną roboczo jako podtyp „K”.
Ekspert w Zespole ds. dezinformacji medycznej w przestrzeni publicznej – prof. Agnieszka Szuster-Ciesielska w rozmowie z Gońcem zaznacza:
– Na cięższe objawy infekcji wirusem H3N2, nazwanym również szczepem „K”, szczególnie narażeni są seniorzy. Dla tej grupy, zalecane są szczepionki, które zawierają więcej antygenów, ponieważ są dla starszego organizmu, po prostu silniejszym bodźcem do działania.
Zmiana w strukturze wirusa sprawia, że staje się on bardziej nieuchwytny dla naszego układu odpornościowego. Mechanizm ten, zwany „ucieczką antygenową”, powoduje, że nawet osoby, które chorowały w poprzednich latach, mogą nie posiadać wystarczających przeciwciał, aby odeprzeć atak nowego wariantu.
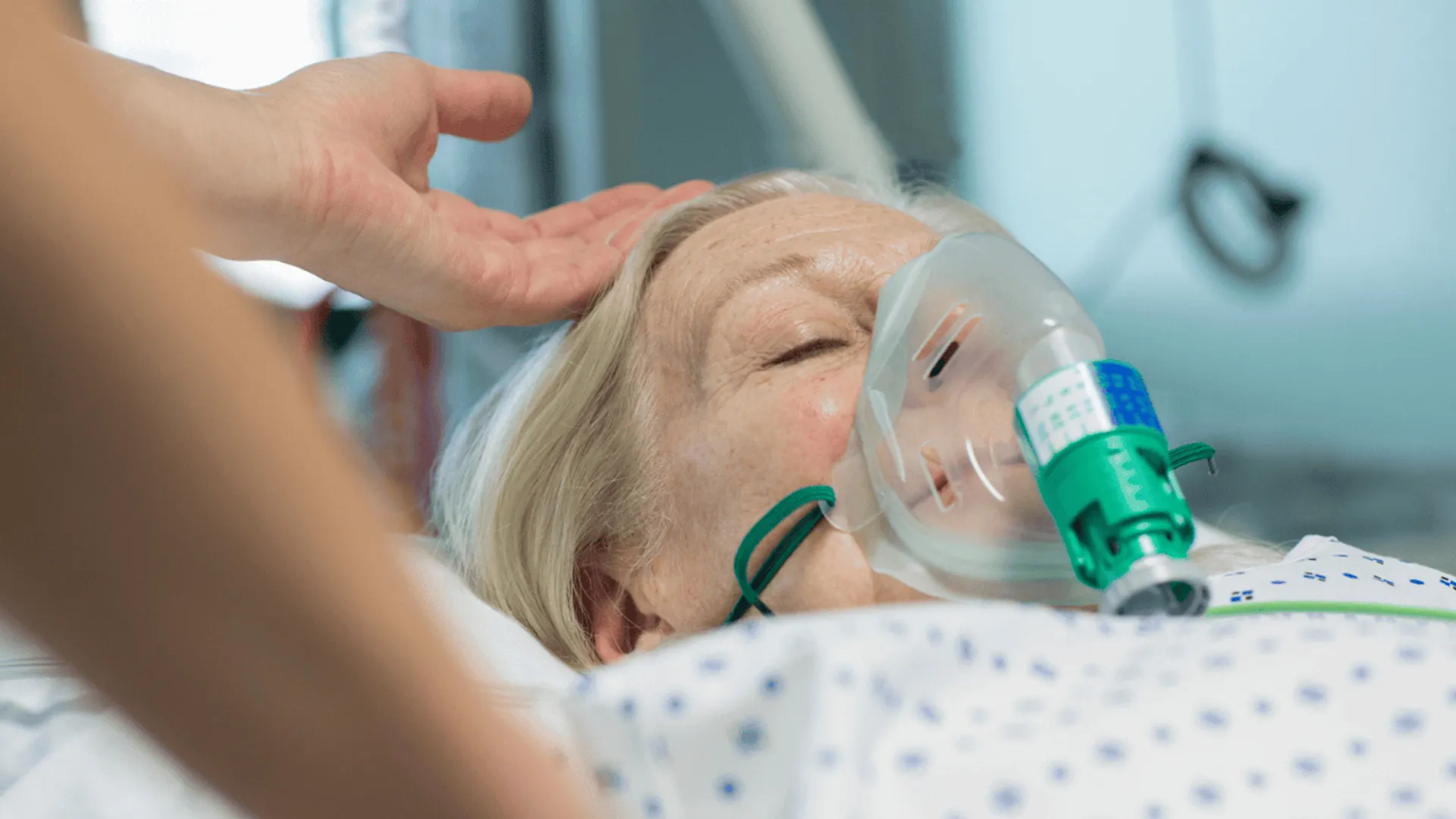
Objawy infekcji wywołanej przez zmutowany szczep są gwałtowne. Pacjenci zgłaszają nagły skok gorączki, który sięga temperatury powyżej 39 stopni Celsjusza, a także silne bóle mięśniowo-stawowe, dreszcze oraz wyczerpujący, suchy kaszel. W odróżnieniu od łagodniejszych sezonów, w tym roku znacznie częściej dochodzi do zajęcia dolnych dróg oddechowych już w pierwszych dobach choroby.
Europa już walczy. Polska czeka na uderzenie
Sytuacja epidemiologiczna u naszych zachodnich sąsiadów jest papierkiem lakmusowym tego, co czeka Polskę w najbliższych tygodniach. W wielu krajach Unii Europejskiej sezon grypowy rozpoczął się znacznie wcześniej niż zazwyczaj. Systemy ochrony zdrowia w Niemczech czy Francji już raportują przeciążenie oddziałów pediatrycznych i internistycznych.
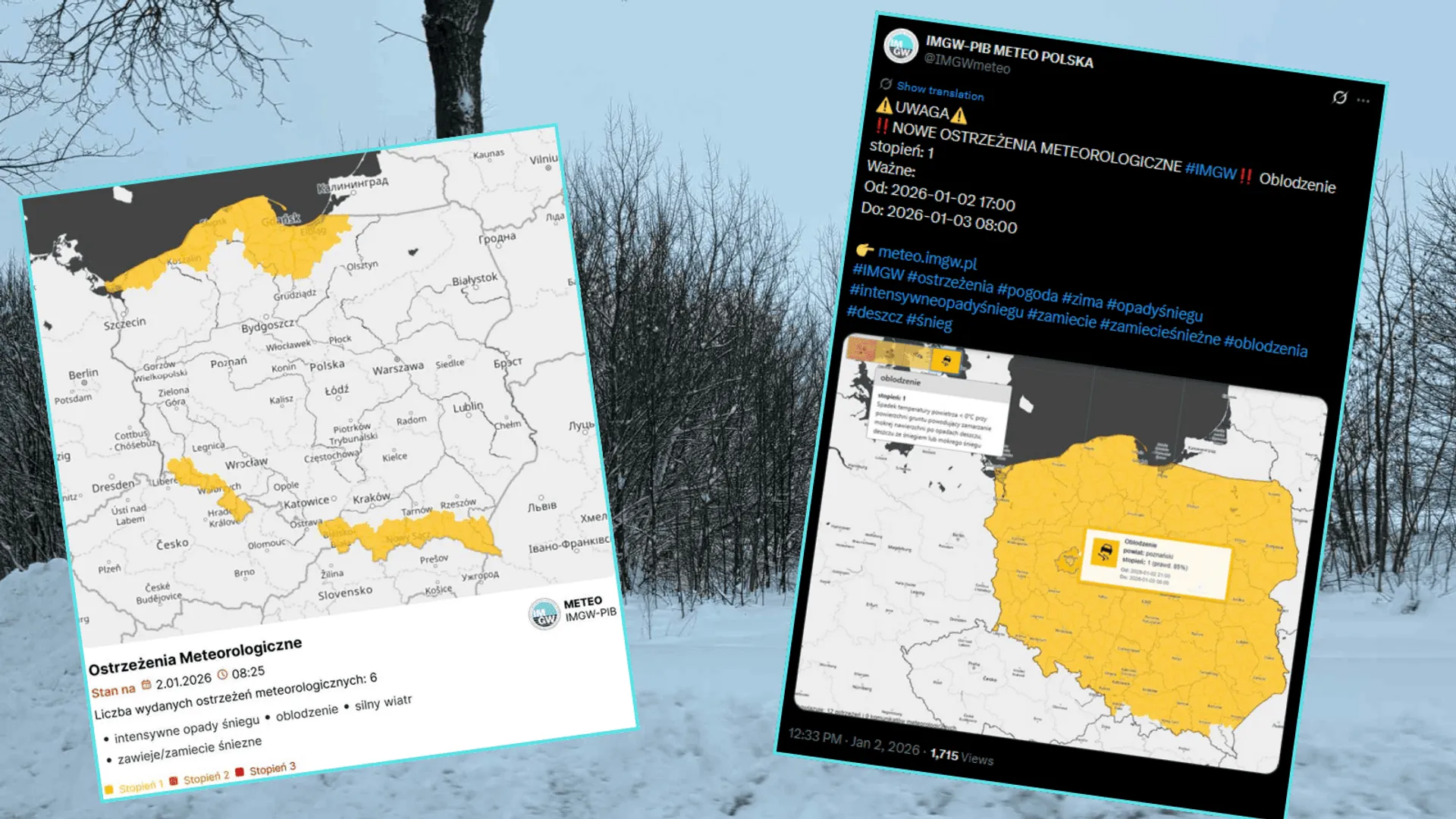
W Polsce, lekarze Podstawowej Opieki Zdrowotnej (POZ), również zauważają zmianę tendencji. Choć oficjalne statystyki Głównego Inspektoratu Sanitarnego nie pokazują jeszcze wartości krytycznych, to w przychodniach już widać wyraźny wzrost pacjentów z objawami grypopodobnymi. Specjaliści przewidują, że szczyt zachorowań może nastąpić wcześniej, już na przełomie stycznia i lutego, a jego amplituda może zaskoczyć system opieki zdrowotnej.
Paradoks szczepień. Jest lepiej, ale wciąż źle
W obliczu zagrożenia kluczowym jest pytanie o stan naszej odporności zbiorowej. Dane dotyczące szczepień w Polsce prezentują nie napawający optymizmem obraz rzeczywistości. Z jednej strony, obserwujemy pozytywny trend, w porównaniu do ubiegłego sezonu, czyli liczba osób, które zdecydowały się na przyjęcie preparatu przeciw grypie, wzrosła o ponad 320 tysięcy, co łącznie daje wynik ponad dwóch milionów zaszczepionych Polaków. Jednak z drugiej strony, w skali niemal 38-milionowego narodu, liczby te są wciąż kroplą w morzu potrzeb.
– Aby zminimalizować możliwość zachorowania i dać sobie szansę na łagodne przejście tego sezonu grypy, rekomendujemy przede wszystkim szczepienia. Niemniej nie należy zapominać o noszeniu maseczek, które szczególnie warto zakładać w środkach transportu publicznego lub gdy znajdujemy się w dużej grupie ludzi – mówi Gońcowi prof. Agnieszka Szuster-Ciesielska.
Wskaźnik szczepień oscyluje w granicach kilku procent, co stawia nas na szarym końcu europejskich rankingów. Dla porównania, eksperci WHO zalecają, aby poziom ten wynosił co najmniej 75% w grupach ryzyka. Bez zbudowania „muru odporności”, wirus otrzymuje prostą drogę do szybkiego rozprzestrzeniania się, a każda niezaszczepiona osoba staje się kolejnym ogniwem w łańcuchu zakażeń wariantu „K”.
Powikłania. Cicha cena ignorancji
Wirus H3N2 ma szczególną tendencję do nadkażeń bakteryjnych, czyli wtórnej infekcji wywołanej przez bakterie, która atakuje organizm już osłabiony inną chorobą, najczęściej wirusową. Wirus uszkadza nabłonek dróg oddechowych (naszą naturalną barierę), co otwiera "bramę" dla bakterii, które normalnie nie byłyby groźne lub zostałyby zwalczone przez organizm. Skutki? Zamiast wracać do zdrowia, stan pacjenta nagle się pogarsza. Stąd, zapalenie płuc, będące najczęstszym skutkiem nieleczonej grypy, w tym roku może przybierać postać piorunującą.
Jeszcze groźniejsze są powikłania kardiologiczne. Zapalenie mięśnia sercowego (ZMS) to realne zagrożenie, które dotyczy nie tylko osób starszych, ale także młodych, aktywnych dorosłych, którzy próbują „przechodzić” grypę. W przypadku wariantu o zwiększonej zjadliwości, ryzyko wystąpienia incydentów sercowo-naczyniowych wzrasta kilkukrotnie w ciągu pierwszego tygodnia od infekcji.
Czy jesteśmy gotowi?
Nadchodzące tygodnie będą zatem testem wydolności dla polskiego systemu ochrony zdrowia oraz testem odpowiedzialności dla społeczeństwa. Wzrost liczby szczepień daje cień nadziei, ale dynamika wirusa zdaje się wyprzedzać nasze działania profilaktyczne. Grypa tej zimy jest szybsza i bardziej agresywna.
Tegoroczne szczepionki zostały zaktualizowane, tak aby lepiej odpowiadać obecnej sytuacji epidemiologicznej. Co istotne – mimo mutacji wirusa, preparaty te, wciąż zapewniają wysoką ochronę przed trudnym przebiegiem choroby i zgonem, co jest kluczowe w przypadku infekcji wywołanej przez agresywny typ H3N2.
źródło: GŁÓWNY INSPEKTORAT SANITARNY, Goniec